整形外科(人工関節専門外来・骨粗鬆症専門外来)
腰痛・膝痛などで悩まない「日常生活」を取り戻すための治療を…
概要
昨今の人口高齢化を反映し、当科を受診される方も腰痛・膝痛など加齢による「変性疾患」が原因である場合が多く見受けられます。また、女性に関しては「骨粗鬆症」を基盤にした種々の病態のほか、骨粗鬆症関連骨折といわれる四肢・脊椎の骨折が増加する傾向にあります。
特色・方針・目標
当院は、日本整形外科学会研修施設に認定されており、専門医の資格をもった医師が質の高い診断・治療を行っています。一般整形外科診療としては、乳児・小児の先天性疾患や発育期の骨関節疾患、青壮年期の脊椎・関節疾患および外傷や骨折などの保存的・観血的治療を行っています。
- ガイドラインに従った診断・治療を行っています。
- 「かかりつけ医の先生」との連携治療も行っていますので治療の選択幅が広がります。
- 超音波診断装置を用いた診療を行っています。特に小児股関節疾患では非侵襲的な診断、経過観察に役立っています。
- 骨粗鬆症では豊富な過去のデータを参考に治療を行っています。
主な対象疾患
- 変形性関節症(膝、股など)、骨粗鬆症、先天性小児疾患
- 交通、スポーツ外傷
- リウマチ性骨関節疾患
- 他一般整形外科疾患
主な症状
次のような症状を扱っております。
- 上肢、下肢、背骨が変形している。
- 関節の痛み。
- 関節がはずれている。
- 関節が腫れている。
- 関節がグラグラしている。
- 骨が折れている。
- 手・足が痛い、しびれる、麻痺している。
- 上肢、下肢の運動障害がある。
- 上肢・下肢に腫瘍がある。
- 肩がこる。首・腰が痛い。
検査内容
脊椎X線像撮影、二重X線吸収法(DXA法)、定量的超音波測定法
主な実績
| 項目 | 令和4年度 | 令和5年度 | 令和6年度 |
|---|---|---|---|
| 人工関節手術(膝・股・肩)数(件) | 16 | 30 | 26 |
| 大腿骨近位部骨折手術(人工骨頭挿入術)数(件) |
22 |
25 | 19 |
| 大腿骨近位部骨折手術(骨折観血的手術)数(件) | 27 | 68 | 26 |
| 骨密度測定件数(件) | 1,413 | 1,632 | 1,718 |
疾患・治療詳細
人工関節置換術(股関節・膝関節)
人工関節手術は変形性関節症やリウマチで変形した関節に対する治療法の一つです。特に磨耗・破壊により強く変形した関節には効果があります。手術後は変形した関節は矯正されて痛みもなく、歩容が改善されるなどの利点があります。股関節では下肢の長さを調整することもある程度可能です。
人工膝関節置換術について
(1)膝痛・膝の変形の原因
長年にわたって膝を使い続けた結果、関節軟骨が磨耗した状態になる「変形性膝関節症(図1)や、関節の滑膜炎が骨・軟骨に波及して関節に破壊・変形を起こす「関節リウマチ」および転倒や捻挫、または骨折などで膝関節の靭帯や半月軟骨を傷めた後に生ずる「外傷性膝関節症」によるものが殆どです。図2に示したように「変形性膝関節症」では内反膝変形、「関節リウマチ」では外反膝変形を来すことが多いようです。
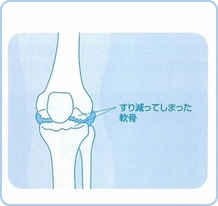
図1 |
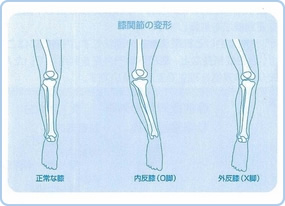
図2 |
(2)人工膝関節手術の目的・実際
変形性膝関節症が原因で手術となった症例が実に87%を占めており、膝痛の原因が加齢性の疾患で、また女性に多い(88%)ことも特徴的です。
さて、図3のような下肢のレントゲン写真で股関節と足関節を結ぶ線(荷重線)が膝関節の内側よりさらに内側を通るようになると立位や歩行の際に支障が生じます。この荷重線を膝関節の中心を通るように矯正すること(図4)、痛んだ関節軟骨を人工の関節に置き換えることがこの手術の目的です。
図5のように変形した膝関節の骨・関節を大腿骨は側面から見てコの字形に、脛骨は前面から見て水平に切除した後、金属(コバルトクロム合金など)および超高分子ポリエチレンで作られた関節および軟骨部品を設置するのが、実際の手術の内容です。
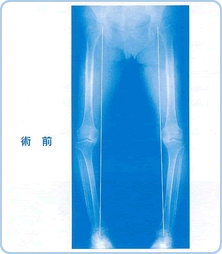
図3 |
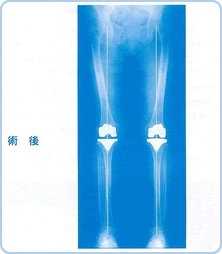
図4 |
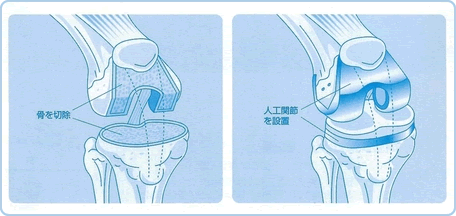
(3)手術後(入院中)のリハビリテーションなど

図6
平均的に、手術後3日目で病室内の歩行は可能になり、その後は1週間毎に平行棒、歩行器、杖などを段階的に使用する訓練を進めます(図6)。手術後4週を経過すると殆どの場合、1本杖を使っての平地歩行が可能になり、さらに可能な限り階段や段差の昇降訓練なども行って、退院後の日常生活動作を保障できるようにします。
(4)退院後の生活
「人工膝関節置換術」の最大の欠点は、欧米で開発された製品のため日本式の「正座」が不可能なところです。しかし、手術術式や関節部品のデザイン改良がなされ、横座りが可能な程度の膝屈曲(120°くらいまで)が得られるようになったこと、また我々日本人が欧米式の生活を取り入れて洋式トイレや椅子式の生活をするようになったことと相俟って「正座」動作まではこの手術には要求されないという考えが一般的です。
「退院後も病院に通院するのか。」という質問をよく受けますが、手術後1年までは3、6、12ヶ月目に定期健診として血液検査とレントゲン検査に来院して頂きます。それ以降は、年1回か2回の受診で十分であり、最大の関心事である「人工膝関節の耐用年数」については「15年から20年を目標に・・・」とお答えしています。
人生80数年が一般的となり70歳代の前半でこの手術をお受けになったとしても、充分にQOLの向上につながると考えます。
骨粗鬆症
骨粗鬆症は骨に「す(鬆)」があき骨が脆くなる病気です。女性に多く、閉経前後から始まり、加齢とともに進行します。骨粗鬆症が進行すると尻餅をついた程度で背骨が圧迫骨折をおこし、次第に背がまるくなります。また屋内で、つまずいて転んだだけで太ももの付け根が骨折するようになります。高齢化とともにこのような方が益々増加しています。しかし、初期には自覚症状が全くありません。そのため骨粗鬆症の予防と治療が広く普及していないのが現状です。当病院では整形外科外来で一般診療とともに骨粗鬆症の診断と治療を行っています。
骨粗鬆症の診断
まず、レントゲン撮影と骨密度の測定を行います。レントゲンは腰椎、必要に応じて胸椎の撮影をします。骨密度は腰椎と股関節をDXA法で測定しています。腰椎のみの測定では腰椎に変形のある場合正しい値の得られないことがありますので、変形の少ない股関節の骨密度も測定して正しい判断をいたします。また、血液・尿から骨代謝マーカーを測定し、骨の動きを推定します。
骨粗鬆症の治療
骨粗鬆症の治療には色々な内服薬や注射剤が開発され、それぞれ作用が異なりますので、骨密度・マーカー・年齢・骨折の有無などに応じて治療方針を決定します。カルシウムの吸収を促進する薬、骨の吸収を抑制する薬、骨の形成を促進する薬などがあります。 治療開始時には骨粗鬆症の骨のことを詳しく説明し、なぜ薬物治療が必要かを理解していただきます。
「かかりつけ医の先生」との連携治療
2週間お薬を内服して副作用のないことを確かめた後、内科など既に「かかりつけ医の先生」のある場合にはその先生にお薬の処方をお願いします。その他の場合にはご希望の整形外科の先生にお願いします。 紹介する時には骨密度測定結果、骨代謝マーカー測定結果のコピーなどを同封した詳細な情報提供書をお送りしてその後のお薬の処方をお願いします。これを連携治療と云います。
その後は4~6ヶ月に一度当院を受診していただき、骨密度を測定し、その都度「かかりつけ医の先生」に情報提供を行い、これを繰返して連携治療を継続します。
連携治療の利点
「かかりつけ医」の先生と連携しながら治療を行っているなかでの利点は、
(1)病院と違って「かかりつけ医の先生」の医院では待ち時間が短縮できます。
(2)治療中に何か起こったら病院に連絡してすぐお出掛け下さい。例えば、脊椎圧迫骨折など合併症が発生した場合、責任ある連携の輪の中で早期の対応が可能となります。
骨粗鬆症は腰痛や骨折を起こす前は無症状のため、みなさんの関心が薄く受診する方は少ないですが、転ばぬ先の杖として予防と治療が最も大切です。
発育性股関節脱臼
股関節の開排制限が特徴です。初診時はレントゲン撮影と超音波画像診断を行い詳しい病態を把握します。多くは日常生活指導で症状の改善が見られますが、重症例では手術が必要な場合もあります。治療中の経過観察は超音波画像診断装置を用いて行い、被曝の無い医療を心がけています。
医師紹介
医師名 |
主な所属学会と資格 |
|---|---|
|
整形外科主任部長/リハビリテーション科部長 |
|
|
整形外科部長 |
|
|
整形外科部長 |
|
|
整形外科部長 |
|









